Факоэмульсификация катаракты с имплантацией интраокулярной линзы
Об услуге
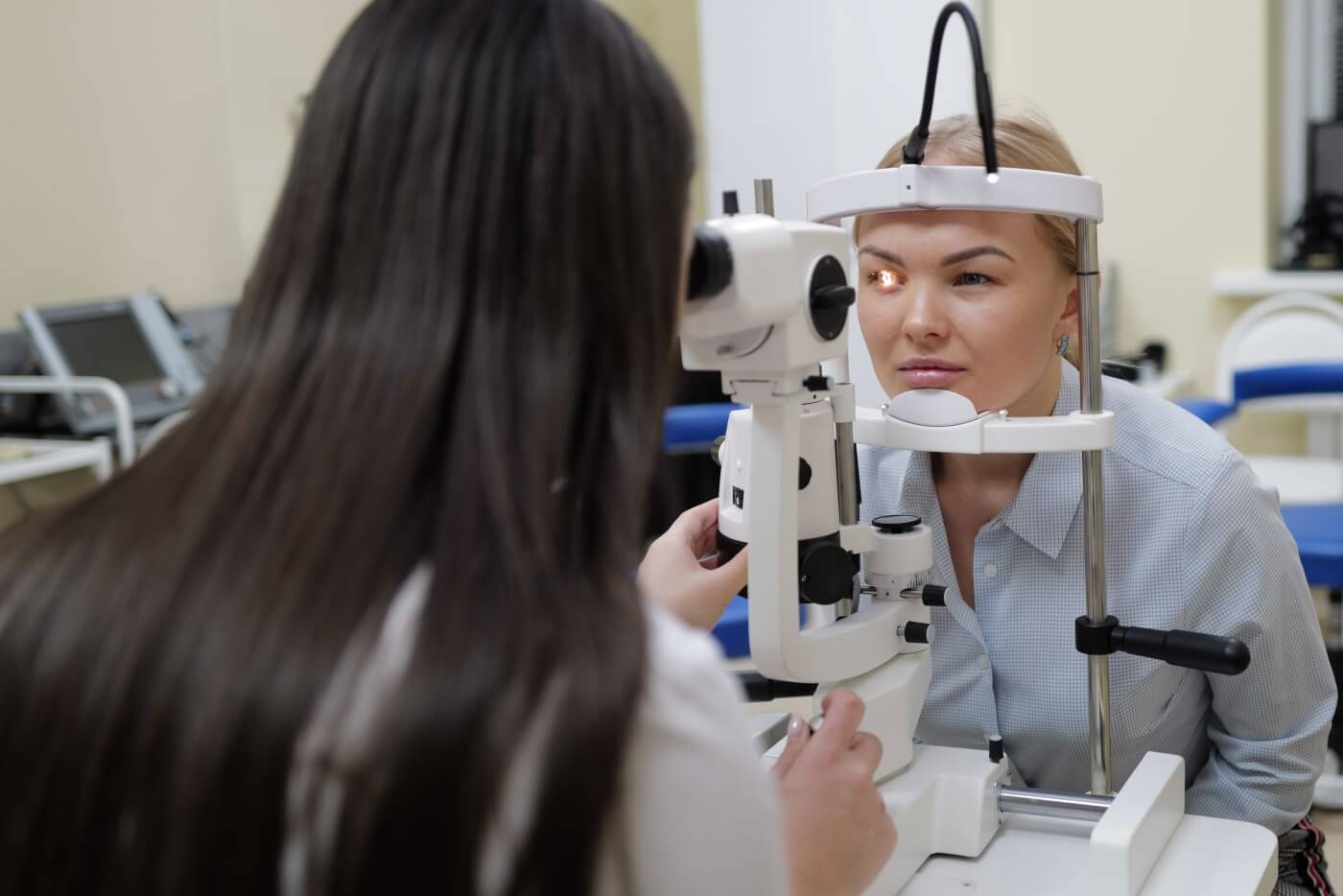
Операция по удалению катаракты в Благовещенске
Катаракта – заболевание, характеризующееся помутнением хрусталика, приводящее к уменьшению прохождения лучей света в глаз и снижению остроты зрения. По сути, хрусталик – прозрачная линза, основная задача которой проводить свет, а также преломлять его таким образом, чтобы изображение на сетчатке было четким. Однако с возрастом, под воздействием естественных механизмов старения, он становится все менее эластичным и начинает мутнеть. Изменение прозрачности хрусталика препятствует проникновению лучей света внутрь глаза и зрение человека ухудшается. Скорость развития этих процессов различная – от нескольких месяцев до десятков лет.В подавляющем большинстве случаев катаракта развивается у людей пожилого возраста, однако не исключена возможность возникновения данной патологии у молодых пациентов, помутнение хрусталика может быть следствием травмы глаза, также катаракта бывает врожденной.
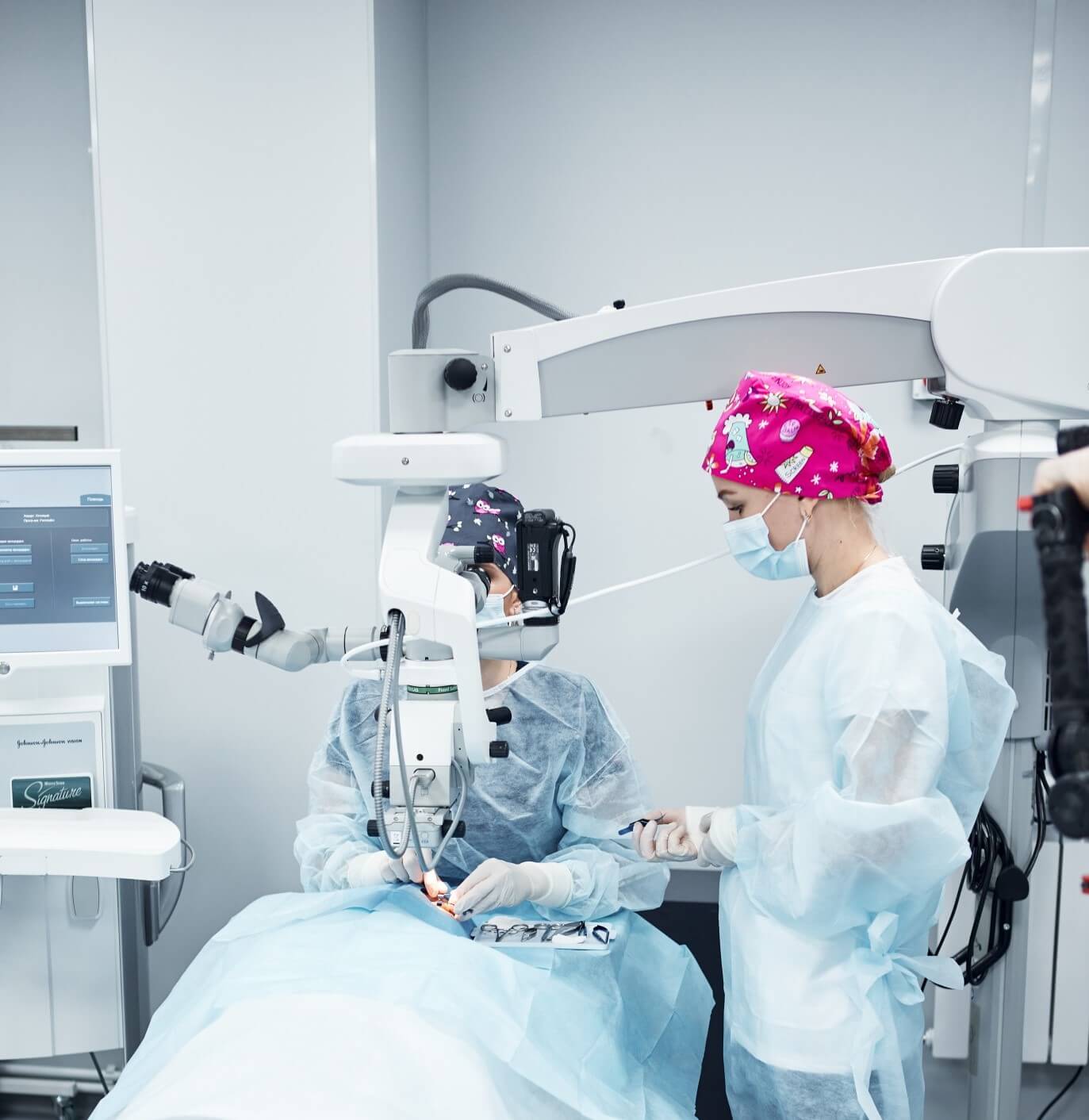
Лечение катаракты.
Изменения в хрусталике носят необратимый характер, поэтому консервативные методы в лечении катаракты не эффективны.
Единственным действенным методом лечения катаракты является микрохирургическая операция, заключающаяся в удалении помутневшего хрусталика глаза с заменой его на искусственный хрусталик, или, говоря «медицинским языком», интраокулярную линзу. По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.
В настоящее время лечение катаракты в подавляющем большинстве осуществляется методом ультразвуковой факоэмульсификации, который. на сегодняшний день является золотым стандартом в лечении катаракты. Данная технология предполагает удаление хрусталика через микроскопический операционный доступ, что существенно снижает риск осложнений. Данную операцию можно проводить на любом этапе развития заболевания, не дожидаясь «зрелости» катаракты.
Оперативное лечение катаракты в клинике микрохирургии глаза «МЛ МИЦАР» возможно как амбулаторно, так и в условиях круглосуточного стационара.
Операция проводится под местной анестезией и полностью безболезненна. Дискомфорт для пациента во время операции под местной анестезией минимален (свет, прикосновение).

Виды ИОЛ
Интраокулярная линза по своим характеристикам схожа с естественным хрусталиком. Состоит из непосредственно линзы (оптической части) и крепления. Как правило, она устанавливается единожды и на всю жизнь. Искусственный хрусталик сделан из специальных биологически совместимых полимеров – гибких материалов с памятью, которые после имплантации быстро восстанавливают свою форму и занимают место естественного хрусталика.
Интраокулярные линзы отличают по ряду параметров, среди которых 3 основных: гибкость, фокальность, наличие коррекции астигматизма.
Так, линзы бывают жесткие и гибкие. На сегодняшний день в большинстве случаев устанавливаются мягкие (гибкие) ИОЛ. В то же время существуют клинические случаи, когда необходимо установить исключительно жесткую интраокулярную линзу. Такая операция потребует большего по размеру разреза, чем в случае с гибкой ИОЛ.
От количества точек фокуса зависит фокальность линзы. Линза может фокусироваться на ближнее, среднее и дальнее расстояние. В большинстве случаев монофокальная линза настраивается только на дальнюю дистанцию, а для чтения пациент будет использовать очки.
В случае наличия у пациента астигматизма, ему необходимо имплантировать торическую интраокулярную линзу, которая также может иметь один или несколько фокусов.
Послеоперационный период
По окончанию операции больному выдают четкие указания по лечению прооперированного глаза. Как правило, глазные капли с противовоспалительным действием и антибиотики необходимо применять в течение 2 недель.
Помимо лечения, пациент получает график посещений лечащего офтальмолога для контроля реабилитационного периода. Отдельно выдаются рекомендации, выполнение которых позволит ускорить процесс заживления и восстановления глаза. Так, к примеру, не рекомендуется поднимать тяжести, заниматься экстремальными видами спорта и нагружать глаза.
Цены на операции по удалению и лечению катаракты
Перейти в раздел сайта цены на медицинские услуги Факоэмульсификация катаракты
